В медицине существует несколько критериев для классификации гастродуоденита у детей, однако чаще всего врачи, отталкиваясь от длительности протекания и наличных симптомов заболевания, выделяют две основные формы — острую и хроническую. С помощью дополнительных диагностических методов, в частности эндоскопии, определяется поверхностный, гипертрофический, эрозивный, атрофический и смешанный гастродуоденит.

Классификация гастродуоденита
Возникновение острой формы гастродуоденита связано с воспалительным поражением слизистой оболочки желудка, что в результате может привести к воспалению двенадцатиперстной кишки. Хронический гастродуоденит имеет 2 стадии — обострения и ремиссии. Первая стадия приходится на осенний или весенний период, когда иммунитет ребенка сильно ослаблен. Перетекание заболевания в хроническую форму происходит на фоне употребления горячих и острых блюд, а также повышенной выработки кислоты.
Эндоскопия позволяет расширить классификацию заболевания у детей, благодаря чему различают следующие его виды:
- поверхностный гастродуоденит можно выявить при утолщении складок слизистой желудка,
- гипертрофический гастродуоденит сопровождается отечностью, покраснением, белым налетом на слизистой оболочке,
- эрозивная форма характеризуется появлением поверхностных эрозий и слизи,
- атрофическая форма заболевания отмечается при утрате слизистой оболочкой гландулоцитов, отвечающих за секрецию желудка,
- смешанный гастродуоденит характеризуется аналогичными признаками, что и при гипертрофической форме, однако с более ярко выраженной клинической картиной.
Причины развития болезни
Гастродуоденит у детей развивается по ряду эндогенных и экзогенных причин. К числу внешних факторов относятся:
- Нарушение режима питания, злоупотребление острой, копченой и жареной пищей. Слишком длинные промежутки между приемами пищи, переедание, чрезмерное употребление острых, жареных блюд, фастфуда и полуфабрикатов — главные причины, провоцирующие развитие гастродуоденита.
- Регулярные нервные расстройства. Проблемы в семье или в школе приводят ребенка к стрессу, вследствие которого развивается вегето-сосудистая дистония. Это заболевание, в свою очередь, провоцирует возникновение дегенеративных процессов в органах ЖКТ.
- Продолжительный курс медикаментозной терапии. Все лекарственные препараты, особенно антибиотики, дают огромную нагрузку на органы пищеварения, вследствие чего у малыша может начаться острый гастродуоденит.
Кроме внешних причин, риск возникновения заболевания повышают также и внутренние факторы. Они играют первостепенную роль в развитии гастродуоденита. Основные эндогенные факторы:
- острые или хронические заболевания ЖКТ, лимфатической и эндокринной систем,
- хронические очаговые болезни инфекционного характера, например, кариес, воспаление десен,
- генетическая наследственность,
- заражение паразитами,
- хеликобактерная инфекция.

Характерные симптомы заболевания
Заболевание у деток протекает с четко выраженной клинической картиной. Основные проявления гастродуоденита схожи с признаками гастрита и выражаются следующими симптомами:
ЧИТАЕМ ТАКЖЕ: чем лечить гастрит у ребенка в домашних условиях?
- изменения в вегетативной системе — нарушения ночного сна, вялость и апатия, быстрая утомляемость, головокружение,
- ноющие боли около пупка и под ребрами, которые носят схваткообразный характер в период обострения заболевания (рекомендуем прочитать: почему у ребенка болит под пупком?),
- ощущение тяжести,
- отрыжка, изжога, иногда тошнота и рвота,
- изменения в стуле,
- гиповитаминоз.
Диагностические мероприятия
При обращении к врачу специалист проводит общий осмотр маленького пациента посредством пальпации. Клиническая картина начинает проясняться после уточнения родителями подробностей протекания заболевания.
Врач в обязательном порядке назначает проведение клинического и биохимического анализов крови и кала, а также ультразвуковой диагностики органов брюшной полости.
Дополнительными диагностическими мероприятиями являются рентген желудка и двенадцатиперстной кишки, дуоденальное зондирование, эндоскопия и гастроскопия.
Лечение гастродуоденита
Эффективность терапии гастродуоденита зависит от своевременности обращения к специалисту. При таком диагнозе родители ни в коем случае не должны заниматься самолечением, прибегая к советам из интернета. Единственный способ не допустить перетекания болезни в хроническую форму — это пройти полный курс лечения в соответствии с назначением врача.
Медикаментозная терапия
В стадии обострения курс медикаментозной терапии обычно проходит в комплексе с физиопроцедурами — УВЧ, электрофорезом, лечением лазером, гидротерапией, а также по возможности, санаторно-курортным лечением. Медикаментозная терапия определяется симптомами заболевания. Она зависит от проявлений гастродуоденита:
- При наличии хеликобактерной инфекции. Если в организме ребенка была обнаружена хеликобактер пилори, схема лечения будет состоять из приема антибиотиков в комплексе с препаратами висмута, например Де-Нолом.
- При повышенной кислотности. Больным назначаются антацидные препараты, способствующие ее нормализации, среди которых Фосфалюгель и Маалокс.
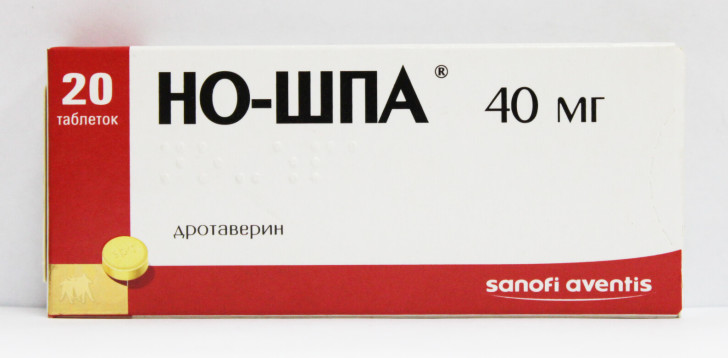
- При мучительном болевом синдроме. Пациенту можно облегчить боль с помощью обезболивающих — Но-Шпа, Дротаверин, Сукрафальт.
- При повышении секреторной функции. Врачи прибегают к H2 -блокаторам — Ранитидину, Омепразолу.
Народные методы лечения
Комплексное лечение гастродуоденита у детей включает не только медикаментозный курс и диету, но также использование народных способов. Основные средства, которые применяются в борьбе с заболеванием:
- Сок капусты. Свежевыжатый сок, который следует принимать за 60 минут до еды, оказывает благотворное влияние на работу желудка.
- Мятный отвар. Для его приготовления необходимо залить пол стакана мяты литром кипятка и поставить настой в темное место на 12 часов.
- Солевой раствор. Постоянное полоскание солевым раствором способствует регулировке кислотно-щелочного баланса.
Диетическое питание
Диета при гастродуодените разрабатывается с учетом возрастных особенностей ребенка. Родителям грудничка следует соблюдать следующие рекомендации:
- разбить дневную норму питания на большее количество приемов,
- как можно чаще предлагать воду,
- еда должна быть дробной и не слишком горячей.
Детям от 1 года следует также увеличить количество приемов пищи до 6. Врачи рекомендуют употреблять как можно больше свежих овощей и фруктов, каши, пюре, нежирное мясо, постную рыбу и коричневый рис.
Диета исключает следующие продукты питания:
- сладкие напитки, включая газировку,
- жирное коровье молоко,
- жирные сорта мяса,
- острую и жареную пищу.
Профилактические меры
Главной мерой профилактики гастродуоденита у детей является соблюдение диеты, исключающей острую, соленую, копченую, жирную пищу. Кроме того, ребенка важно оградить от стрессовых ситуаций, поскольку психические расстройства негативно отражаются на работе вегетативной системы, а потом и на ЖКТ. Залог здоровья пищевода также заключается в своевременном лечении заболеваний в острой форме.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее », Оцените статью:



 (5 оценили на 4,20 из 5) Loading…Поделитесь с друьями!
(5 оценили на 4,20 из 5) Loading…Поделитесь с друьями!